Pierwsze w Polsce dwa zabiegi leczenia tętniaka znajdującego się w łuku aorty metodą mało inwazyjną przeprowadzili specjaliści Warszawskiego Uniwersytetu Medycznego.
"Operowaliśmy dwie pacjentki w wieku 80 i 85 lat, u których tradycyjna operacja na otwartej klatce piersiowej, z krążeniem pozaustrojowym, byłaby bardziej ryzykowna" – powiedział we wtorek na spotkaniu z dziennikarzami kierownik Katedry i Kliniki Chirurgii Ogólnej, Naczyniowej i Transplantacyjnej prof. Sławomir Nazarewski.
Rektor Warszawskiego Uniwersytetu Medycznego prof. Mirosław Wielgoś podkreślił, że klinika WUM jest pierwszym w kraju i dziesiątym ośrodkiem na świecie, w którym zastosowano tę innowacyjną metodę leczenia tętniaków aorty. "To najnowocześniejsza technologia stosowana w chirurgii naczyniowej" – dodał.
Zabieg przeprowadził doc. Tomasz Jakimowicz we współpracy z prof. Sławomirem Nazarewskim, a pomagali im dr Robert Tworus oraz dr Katarzyna Grygiel. Nadzór merytoryczny sprawował prof. Tilo Koelbel z kliniki medycyny naczyniowej Uniwersyteckiego Centrum Serca w Hamburgu, który jednak nie uczestniczył w samym zabiegu.
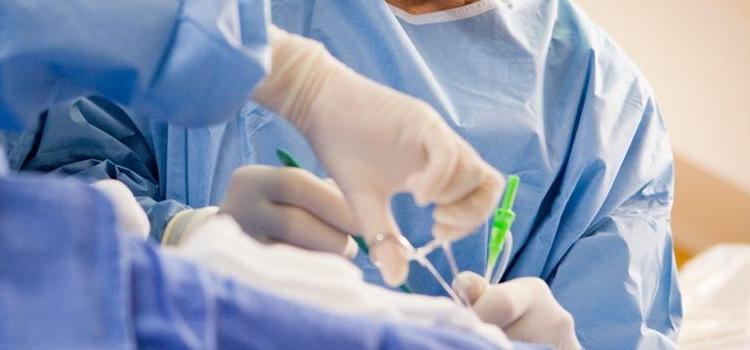
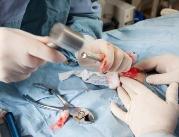
Metoda małoinwazyjna polega na wprowadzeniu tzw. stengraftu (sztucznego naczynia) do aorty w miejsce gdzie znajduje się tętniak, czyli nadmierne poszerzenie tego naczynia. "Jest on wsuwany cewnikiem do wnętrza naczynia w postaci zwiniętej, a potem jest rozprężany do ścian wewnętrznych aorty" - wyjaśniał dziennikarzowi PAP doc. Jakimowicz.
Dzięki wprowadzeniu stengraftu tętniak nie jest narażony na krwawienie i pęknięcie, co jest bezpośrednim zagrożeniem życia. Prof. Nazarewski powiedział, że u jednej z pacjentek poddanych zabiegowi tętniak sięgał aż 8 cm, choć zwykle jego średnica nie przekracza 3,5 cm.
Zabiegi leczenia tętniaka w łuku aorty (znajdującego się w śródpiersi, między aortą wstępującą i zstępującą) są szczególnie wymagające. "Główna trudność polega na precyzyjnym posadowieniu stengraftu w odpowiednim miejscu, ponieważ z wypukłego łuku aorty odchodzą trzy naczyni: pień ramienno-głowowy, lewa tętnica szyjna wspólna oraz lewa tętnica podobojczykowa. Musi być on zatem tak umiejscowiony, żeby wystające ze stengraftu rękawki znalazły się dokładnie w miejscu odejścia tych naczyń" – wyjaśniał doc. Jakimowicz.
Prof. Nazarewski powiedział, że protezy naczyniowe dla obu pacjentek trzeba było wykonać na specjalne zamówienie, ponieważ u każdej osoby łuk aorty z odgałęzieniami naczyń jest nieco inny. Precyzyjne dopasowanie nie byłoby inaczej możliwe.
Takie same są trudności przy zabiegach wprowadzenia stengraftu z odgałęzieniami (rękawkami) w innych tętniakach, np. okołonerkowych czy piersiowo-brzusznych. Dlatego jak na razie są one wykonywane w nielicznych, najbardziej doświadczonych ośrodkach zajmujących się leczeniem wewnątrznaczyniowym tętniaków aorty.
Klinika Chirurgii Ogólnej, Naczyniowej i Transplantacyjnej WUM od 1998 r. specjalizuje się w tych małoinwazyjnych zabiegach. Leczenie wewnątrznaczyniowe tętniaków aorty zastosowano dotąd u ponad 2 tys. chorych, a rocznie wykonuje się około 200 implantacji stengraftów.
Prof. Wielgoś powiedział, że klinika ta od początku swej działalności ma ogromne tradycje we wdrażaniu nowych technologii. Przed laty kierował nią prof. Jan Nielubowicz, który przed 50 laty, w styczniu 1966 r., zapoczątkował w naszym kraju przeszczepy nerek. Od tego czasu w ośrodku tym przeprowadzono ponad 2,5 tys. transplantacji nerek oraz 120 jednoczesnych przeszczepów trzustki i nerki.
Prof. Tadeusz Tołłoczko, który przez wiele kierował Kliniką Chirurgii Ogólnej, Naczyniowej i Transplantacyjnej WUM wspominał, że dawniej, jeszcze za jego czasów, operacje tętniaków aorty były jednymi z najtrudniejszych i niebezpiecznych operacji. "Duża była śmiertelność pacjentów, nie było nawet stengraftów. Postęp w medycynie sprawił, że dziś coraz więcej zabiegów wykonuje się metodami małoinwazyjnymi" - powiedział w rozmowie z dziennikarzem PAP podczas konferencji prasowej.
Doc. Jakimowicz jest przekonany, że zabiegi małoinwazyjne zdominują leczenie wszystkich tętniaków aorty. "Już teraz w wieku krajach zachodnich w ten sposób leczone są tętniaki aorty wstępującej i brzusznej. Coraz częściej podobnie leczy się również tętniaki w łuku aorty oraz okołonerkowe" – powiedział specjalista.
W Polsce z powodu wysokich kosztów w leczeniu tętniaków aorty wciąż dominują operacje klasyczne. Metoda małoinwazyjna stosowana jest na razie u pacjentów, u których tradycyjna operacja byłaby zbyt ryzykowna.
Źródło: www.naukawpolsce.pap.pl

















Komentarze
[ z 2]
Mam wrażenie, że chirurgia w naszym kraju rozwija się w ciągu ostatnich kilku, może kilkunastu lat w bardzo szybkim tempie. Cieszy mnie ten fakt, ponieważ dzięki temu pacjenci z powodzeniem mogą korzystać z najnowszych technologii operacyjnych. Nasi chirurdzy w niczym nie ustępują specjalistą z ośrodków położonych i finansowanych w o wiele bogatszych krajach. Pomimo tego pomysłowością, wiedzą i talentem z powodzeniem nasi chirurdzy nadrabiają nieco gorsze warunki pracy pod względem finansowym. Dla wielu z nich jest to pasją i wykonują swoje zajęcie z ogromnym zaangażowaniem, nawet jeśli nie są za swoje działania odpowiednio do poziomu wiedzy i umiejętności wynagradzani. Z tego względu z wielką przyjemnością czytam podobne doniesienia jak to opisane w artykule powyżej, świadczące o ciągłym postępie w polskiej nauce i rozwoju technik. Również pacjenci powinni doceniać te osiągnięcia, które niechybnie prowadzą do poprawy możliwości leczniczych i końcowych efektów z terapii. Dzięki nowym technologią udaje się ograniczać ilość powikłań, zdarzeń niepożądanych, a także skracać czas rekonwalescencji pacjenta. Z całą pewnością jest to zjawiskiem korzystnym i jak najbardziej pożądanym. Cieszę się, że umożliwiono leczenie tą metodą również w naszym kraju.
Powikłania naczyniowe, zakrzepowe u chorych covidowych są dużym problem klinicznym, a ich ryzyko jest większe niż u chorych niecovidowych. Ryzyko zmian zakrzepowych wiąże się z trwającym aktywnym zakażeniem wirusem COVID-19 i prawdopodobnie koronawirus ma wpływ na mobilizację układu krzepnięcia. Znalezienie mechanizmów odpowiadających za zwiększone ryzyko zakrzepicy u pacjentów z Covid-19 prawdopodobnie ułatwi wiedza dotycząca powstawania zakrzepicy u pacjentów niecovidowych. Zakrzep w naczyniu żylnym czy w tętniczym powstaje u pacjentów niecovidowych w warunkach wysokiej temperatury i odwodnienia chorego, gdy zagęszczenie krwi samo w sobie może prowadzić do tworzenia zakrzepów. W układzie żylnym obserwujemy zakrzepicę także u chorych, którzy są unieruchomieni przez 24 godziny. Pacjenci covidowi narażeni na zwiększone ryzyko zakrzepicy to m.in. chorzy z zapaleniem płuc, bardzo często z niewydolnością oddechową, co w znaczącym stopniu powoduje, że rokowanie działań chirurgicznych u tych pacjentów jest gorsze niż w podstawowej grupie pacjentów, u których nie doszło do infekcji. Stąd obserwowany u tych pacjentów niestety wysoki odsetek amputacji kończyn w przebiegu leczenia niekorzystnych zmian zakrzepowych. W przebiegu zakrzepicy tętniczej u chorego niecovidowego do amputacji kończyn dochodzi w około 10-20 procent przypadków, natomiast u pacjentów z COVID-19 poziom amputacji sięga 80 procent. Również śmiertelność jest drastycznie większa u pacjentów covidowych przy dodatkowych działaniach, zwłaszcza chirurgicznych, niż u pacjentów niecovidowych.Polscy specjaliści z Instytutu Podstawowych Problemów Techniki PAN pracują nad biodegradowalnym stentem zewnętrznym wykorzystywanym w pomostowaniu tętnic wieńcowych (tzw. bypassach). Polimerowy stent zewnątrznaczyniowy ma zadanie znacznie poprawić skuteczność przeprowadzonej operacji wszczepienia bypassów. Biodegradowalny stent zewnętrzny ogranicza naprężenie ścian pomostu żylnego poprzez jednakowego wzmocnienie na całej jego długości. Dzięki zastosowaniu stentu będzie można kierować przebudową wszczepionej żyły w stronę niemalże nowej tętnicy. W ten sposób pomost dłużej zachowa swoją drożność i będzie posiadał właściwości tętnicy, czyli m.in. będzie odporny na wysokie ciśnienie. Tętniak aorty najczęściej występuje poniżej tętnic nerkowych. To tak zwany tętniak podnerkowy i jest stosunkowo łatwy do leczenia metodą wewnątrznaczyniową. Wystarczy wszczepić do niego protezę zastępującą aortę i tętnice biodrowe. Proteza ta to tzw. stent-graft - metalowy szkielet pokryty materiałem tworzącym rurę, która „tapetuje” od wewnątrz nieprawidłową aortę i zapewnia jej wzmocnienie. Taki zabieg jest wykonywany standardowo we wszystkich ośrodkach chirurgii naczyniowej i jest refundowany przez Narodowy Fundusz Zdrowia. Istnieje także tętniak piersiowo-brzuszny. Od kilkunastu lat rozwijają się metody wewnątrznaczyniowego leczenia tej choroby. Wszczepiane są specjalne stent-grafty z perforacjami na naczynia trzewne i nerkowe (tak zwane fenestracje) lub rękawki łączące protezę ze wspomnianymi naczyniami. Stent-grafty takie projektuje się na podstawie tomografii komputerowej. Robią to specjalne centra projektowe (niestety poza granicami Polski, np. w Wielkiej Brytanii) i wykonują na zamówienie w specjalnych pracowniach (również nie w Polsce). W efekcie czas oczekiwania na przygotowanie protezy może czasem przekroczyć 3 miesiące, a cena leczenia taką protezą przekracza czasem 200 000 złotych, co przy ograniczonym budżetowaniu utrudnia lub wręcz uniemożliwia leczenie innych chorych. Żylaki miednicy może mieć nawet 4 milionów kobiet w Polsce, szczególnie tych, które urodziły dwoje dzieci i więcej. Zespół przekrwienia żylnego miednicy u kobiet określany w potocznym języku mianem wspomnianym żylaków miednicy to problem zdrowotny, który rozwija się podobnie jak żylaki kończyn dolnych. To co je różni to m.in. inna lokalizacja, inne objawy i sposób powstania, ale w obu przypadkach problem leżący u podstawy tego schorzenia jest bardzo podobny ponieważ żyły, które odprowadzają krew w kierunku serca, nie działają prawidłowo. Złotym standardem diagnostycznym jest badanie USG Doppler. Z uwagi na to, że problem żylaków miednicy i kończyn dolnych współistnieje, często podczas rutynowego badania żylaków kończyn dolnych, pytania pomocnicze dotyczące objawów pozwalają na zdiagnozowanie również żylaków miednicy. Żylaki miednicy w zaawansowanym stanie powodują u pacjentek silny ból. Odpowiednia diagnoza pozwala szybko wdrożyć leczenie i przywracić kobietom komfort życia. Głównymi formami terapii są farmakoterapia i fizjoterapia uroginekologiczna. Stosowane razem dają zauważalną poprawę, a czasami nawet eliminują problem. U pacjentek w zaawansowanych stanach przeprowadza się zabieg embolizacji wewnątrznaczyniowej, którego skuteczność ocenia się na 85 procent. Polega on na wprowadzeniu przez żyłę udową koszulki naczyniowej, a następnie wprowadzeniu cewnika do zmienionej chorobowo żyły. Przez cewnik lekarz wprowadza do żył na zmianę piankę i spirale embolizacyjne, dzięki czemu chore naczynie zostaje zamknięte, a krew przepływa inną, prawidłową drogą. W chorobie żylakowej kluczowe znaczenie ma odpowiednio wczesne wykrycie rozwijającej się niewydolności żylnej oraz wprowadzenie wczesnych działań profilaktycznych. Choroba ma przebieg postępujący, dlatego zwłoka w rozpoczęciu odpowiednich działań profilaktycznych wiąże się ze stopniowym powiększaniem zmian żylakowych prowadząc w skrajnych przypadkach do ich pęknięcia oraz krwotoku. W profilaktyce choroby żylakowej w pierwszej kolejności stosowane są nieinwazyjne metody niefarmakologiczne, czyli modyfikacja stylu życia. Kluczowe znaczenie ma zwiększenie aktywności fizycznej, ponieważ tylko pracujące mięśnie nóg są w stanie przesuwać strumień krwi z żył w stronę serca. Podczas biernego siedzenia lub stania, krew zalega w naczyniach. A przy rozwiniętej chorobie nawet cofa się grawitacyjnie w kierunku stóp zwiększając obrzęki i napędzając rozwój choroby. Korzystnie działają zwłaszcza: intensywny chód, bieganie, pływanie oraz jazda na rowerze. Zalecany dzienny poziom aktywności to godzina intensywnego wysiłku, chociaż wytyczne w tej kwestii cały czas się zmieniają. Polska, z wielu powodów, należy do grupy państw, w których opieka nad pacjentem zagrożonym amputacją kończyny, jest niewystarczająca. W krajach Europy Zachodniej, takich jak Dania, Holandia czy Belgia, amputację przeprowadza się u 1-2 procent osób na 100 000 mieszkańców, a w Polsce u 8-10 procent w zależności od roku. W naszym kraju amputacje kończyn dolnych przeprowadza się nawet 7 razy częściej niż na przykład w Holandii. U podstaw tej sytuacji leży późna diagnostyka miażdżycy i cukrzycy. Jak podkreślają angiolodzy, w przypadku 90% chorych wczesna profilaktyka skutecznie mogłaby zapobiec takim dramatom. Polska jest jedynym krajem Unii Europejskiej, w którym liczba amputacji wzrasta. Wiążą się one z wysokimi kosztami, które wynikają nie tylko z konieczności protezowania i rehabilitacji tych pacjentów. Chodzi również o koszty społeczne. Profesor wyjaśniała, że główną przyczyną amputacji jest miażdżyca, szczególnie gdy połączona jest z cukrzycą. Inne czynniki ryzyka to wiek, zaburzenia lipidowe, palenie papierosów czy nadciśnienie tętnicze. Jeżeli pacjent trafi do specjalisty dostatecznie wcześnie, to zastosowanie prewencji w porę daje bardzo dobre efekty. Zmiana stylu życia, odpowiednia farmakoterapia i trening marszowy mogłyby w zdecydowanej większości prowadzić do skutecznego wyleczenia. Wówczas tylko 10% chorych korzystałoby z leczenia inwazyjnego. Zastosowanie we właściwym czasie profilaktyki prewencji pozwala na osiągnięcie dobrych efektów. Dlatego angiolodzy zwracają uwagę na konieczność wczesnego wykrywanie zagrożeń, jakim jest miażdżyca i cukrzyca. By tak się stało, konieczne jest wprowadzenie badań profilaktycznych u pacjentów z czynnikami ryzyka miażdżycowego i każdego chorego powyżej 70. roku życia. Utworzenie odpowiedniej sieci specjalistycznych ośrodków angiologicznych oraz wprowadzenie nowoczesnych rozwiązań daje możliwość na uratowanie nawet 30-40 procent kończyn przed amputacją. Jest to możliwe do zrealizowania w naszym kraju. Tego typu nowoczesne technologie są już dostępne. Połączenie leczenia farmakologicznego i terapii z zakresu medycyny fizykalnej, w tym miejscowe stosowanie ozonu, hiperbarii, laseroterapii niskoenergetycznej i zmiennych pól magnetycznych, przynosi wymierne korzyści zdrowotne. Pomimo utrudnień związanych z pandemią, pojawiły się nowe leki, a te, które są znane od kilku lat, stały się bardziej dostępne. Umożliwiają one przeprowadzenie skuteczniejszej terapii u pacjentów, którym zagraża amputacja.