Według badań opublikowanych w kwietniowym numerze czasopisma naukowego "Retina", osoby z nieleczonym obturacyjnym bezdechem sennym (OBPS) i wysiękowym zwyrodnieniem plamki żółtej związanym z wiekiem (AMD), mogą mieć zmniejszoną odpowiedź na leczenie bewacyzumabem.
"Wyniki tej interwencyjnej porównawczej serii przypadków wskazują, że nieleczone OBPS może leżeć u podstaw braku reakcji na leczenie [inhibitorem czynnika wzrostu śródbłonka naczyniowego (anty-VEGF)] w podgrupie pacjentów z wysiękowym AMD," piszą naukowcy z Uniwersytetu w Louisville w Stanach Zjednoczonych.
"Przestrzeganie zasad terapii [ciągle dodatnim ciśnieniem w drogach oddechowych (CPAP)] promuje pozytywną odpowiedź na leczenie anty-VEGF, zmniejszeniem objętości plamki oraz zmniejszeniem ilości płynu podsiatkówkowego i w ostateczności znacząco zmniejszonym zapotrzebowaniem na częste iniekcje z anty-VEGF " dodają autorzy.
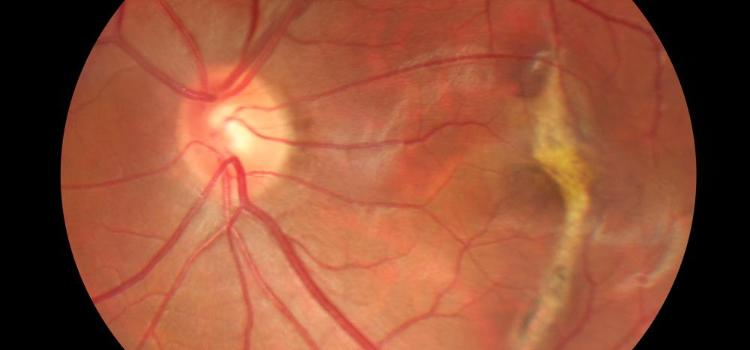
Bewacyzumab i inne inhibitory VEGF mogą spowolnić postęp i w efekcie spowodować poprawę widzenia u pacjentów z AMD. Niestety, pacjenci wykazują szeroki zakres odpowiedzi na leczenie anty-VEGF. Niektórzy wykazują szybką poprawę, ale inni na to leczenie nie reagują. Nawet po wypróbowaniu metod alternatywnych, takich jak wyższe dawki, częstsze iniekcje, inny rodzaj leku, terapia skojarzona ze sterydów lub terapia fotodynamiczna, stan choroby u wielu osób nadal się nie poprawi.
OBPS dotyka około 15% populacji USA, ale pozostaje chorobą zbyt rzadko rozpoznawaną. Jako choroba układowa, OBPS zwiększa ryzyko wystąpienia nadciśnienia, choroby niedokrwiennej serca, udaru, zastoinowej niewydolności serca i śmierci. Dotychczasowe badania przeprowadzone przez tę samą grupę wykazały, że pacjenci z wysiękowym AMD nie reagujący na anty-VEGF mają znacznie większe ryzyko OBPS w porównaniu z osobami odpowiadającymi na tę terapię.
Do obecnego badania włączono pacjentów z OBPS, którzy otrzymali leczenie na pozasiatkówkówkową proliferację naczyniówkową, niepolipoidalną waskulopatię naczyniówkową lub wysiękowe AMD w Klinice Uniwersytetu w Louisville. Badacze podzielili uczestników na dwie grupy: nieleczonych (n = 18) i stałych użytkowników CPAP (n = 20).
Po średnim okresie obserwacji około 120 tygodni, wyniki wykazały znacznie lepszą ostrość widzenia w grupie CPAP w porównaniu z grupą nieleczoną (logarytm minimalnego kąta rozdzielczości, 0,3 ± 0,24 [20/40] vs. logarytmu minimalnego kąta rozdzielczości, 0,7 ± 0,41; p <0,05).
Grupa z terapią CPAP wykazała również zwiększoną centralną grubość siatkówki w porównaniu do nieleczonych pacjentów (odpowiednio 358 ± 95 μm do 254 ± 45 μm i 350 ± 75 μm do 322 ± 105 μm; p <0,05 [20/100]).
Ponadto, użytkownicy CPAP potrzebowali połowę łącznej liczby wstrzyknięć pacjentów niestosujących CPAP (8 ± 7 wszystkich iniekcji vs 16 ± 4 iniekcji, p <0,05).
Chociaż w obu grupach zaobserwowano poprawę ostrości widzenia, grupa nieleczonych CPAP nadal wykazywała stały wzorzec wysokiej ilości płynu podsiatkówkowego. W przeciwieństwie do tego, użytkownicy CPAP osiągnęli stabilność anatomiczną przez 40 tygodni. Począwszy od 48 tygodnia, wykazywali znacznie większą ostrość widzenia w porównaniu z grupą nieleczoną.
Wyniki i autorzy sugerują, że pacjentów z wysiękowym AMD, którzy nie reagują na leczenie anty-VEGF należy ocenić pod kątem nierozpoznanego OBPS.
"Jest całkiem możliwe, że badania przesiewowe w kierunku OBPS i wczesna interwencja u osób nie reagujących na anty-VEGF może przynieść lepsze efekty kliniczne, i [może] mieć ogromny wpływ na ogólny stan zdrowia i samopoczucie pacjentów", piszą.
Żródło: Medscape













Komentarze
[ z 4]
Bardzo ciekawe badanie, w dodatku jego wyniki mogą przyczynić się do zwiększenia skuteczności leczenia pacjentów ze zwyrodnieniem plamki żółtej. A może dalsze badania pokażą i inne zależności?
Bezdech senny to ogólnie bardzo bagatelizowany problem. Mało kto zgłasza się do lekarza z takim problemem. Często po prostu się go nie zauważa. Czasem zwracają na to uwagę bliskie osoby lub wychodzi to podczas całej diagnostyki. Przypadłość na pierwszy rzut oka trochę błaha, a okazuje się, że może wywołać tak wiele problemów, często o których nawet byśmy nie myśleli.
Pacjenci rzadko zgłaszają się do lekarza z problemem występującego u nich bezdechu sennego, ponieważ zwyczajnie nie zdają sobie sprawy, że problem może ich dotyczyć. Głównie dlatego, że często nie kojarzą występującego u nich chrapania, czy ciągłego uczucia niewyspania nawet po "przespanych" siedmiu-ośmiu, czy więcej godzinach snu z możliwością, iż mogą u nich występować bezdechy. Z tego co pokazują statystyki, najczęściej fakt pojawiających się epizodów bezdechu zauważają żony cierpiących na to schorzenie mężczyzn. Niestety, ale pacjenci z bezdechami nie są w stanie samodzielnie zauważyć, że wybudzenia w trakcie snu nie są przypadkowe, a właśnie poprzedzone chrapaniem, zapadnięciem się tkanek miękkich podniebienia, gardła czy nasady języka i zablokowania przez nie dostępu powietrza. Wybudzają się po kilku sekundach trwania takiego stanu nieświadomi co było tego przyczyną. Dlatego tak istotnym jest, aby badać możliwości występowania problemu i informować pacjentów którym problem może dotyczyć o tym fakcie, aby byli oni wyczuleni na pewne symptomy czy objawy i w razie ich pojawienia się byli świadomi potrzeby zgłoszenia się z tym do swojego lekarza prowadzącego celem podjęcia dalszych kroków mających na celu przeciwdziałanie powikłaniom- czyli odpowiedniej diagnostyki oraz leczenia lub wdrożenia właściwej profilaktyki.
Bezdech senny jest dosyć powszechnym zjawiskiem. Co więcej bardzo często jest on właśnie nie leczony bo ludzie nie zdają sobie sprawy z tego, że schorzenie to może u nich występować. Inni z kolei może i wiedzą, że coś dzieje się z ich zdrowiem nie tak, jednak mimo to, bagatelizują ten problem. Cały czas stara się opracować metodę, które okażę się dużo skuteczniejsza w leczeniu AMD niż te, które są obecnie stosowane. Zaraz po jaskrze i zaćmie zwyrodnienie plamki żółtej jest najczęściej występującą chorobą oczu na świecie. W grupie osób od 50 do 60 roku życia stanowi ona zaledwie 0,4 procent osób ale już po 80 roku życia liczba chorych stanowi 12 procent. To świadczy o tym, że w dużej mierze jest to choroba, której występowanie jest zależne od wieku, co powinno być sygnałem dla wielu osób, że po przekroczeniu pewnego wieku należy skupić się na badaniach kontrolnych oczu. Warto również wspomnieć o tym, że niektóre osoby znajdują się w grupie zwiększonego ryzyka rozwoju tego schorzenia. Są to osoby rasy kaukaskiej o jasnej karnacji, szczególnie z niebieskimi tęczówkami (przepuszczają do oka większą ilość szkodliwego promieniowania), a także kobiety. Aby wychwycić takie osoby, które są bardziej narażone na rozwój tej choroby konieczne jest przeprowadzanie badań przesiewowych. W obecnych czasach w dużej mierze możemy liczyć na możliwości jakie daje nam sztuczna inteligencja, która ułatwia przeprowadzanie badań diagnostycznych. Lubelscy okuliści rozpoczynają pilotażowy program, który pozwoli na szybkie przebadanie oka pod kątem różnych chorób. Zaledwie w ciągu 5 minut możliwe jest przebadanie aż dwunastu pacjentów! Moim zdaniem to korzystne rozwiązanie ponieważ lekarz w tym czasie będzie mógł wykonać inne czynności, na które zwykle nie ma czasu przez nadmiar obowiązków. Kamera w urządzeniu wykonuje zdjęcie, które jest następnie przesyłane do komputera i analizowane przy udziale sztucznej inteligencji. Dzięki takim badaniom przesiewowym będzie można przebadać bardzo dużą liczbę pacjentów i wykryć zmiany na mniej zaawansowanych etapach rozwoju choroby. W razie niepokojących objawów pacjent zostanie od razu skierowany do specjalisty. Taki model działania według mnie może zapewnić pacjentom lepszą jakość świadczeń jeżeli chodzi o choroby oczu i odpowiednią interwencję. Niestety długie oczekiwanie na wizytę u specjalisty często przyczynia się do tego, że dochodzi do progresji choroby. Pilotażowe badania będą przeprowadzane w mniejszych miejscowościach, w których trudniej jest się dostać do specjalisty. Jest to według mnie bardzo dobre rozwiązanie z uwagi na to, że dysproporcja pomiędzy większymi miastami, a mniejszymi oraz regionami wiejskimi jest zbyt duża. Takie działania początkowo na mniejszym obszarze jeśli się sprawdzą, z pewnością znajdą zastosowanie także w pozostałych regionach naszego kraju. Badania te również będą skierowane do osób z retinopatią cukrzycową, która jest diagnozowana coraz częściej, prawdopodobnie z uwagi na coraz większą liczbę przypadków cukrzycy. Aktualnie terapia opiera się na wykonywaniu zastrzyków, za pomocą których wprowadza się lek do oka. Jednak z uwagi na to, że takie iniekcje trzeba powtarzać w dosyć krótkich odstępach czasu może to być problematyczne dla wielu pacjentów, szczególnie tych starszych. Warto zaznaczyć, że dotarcie do takich ośrodków w których wykonywane są takie zabiegi mogą stanowić pewien problem, chociażby finansowy, co jest dosyć powszechnym zjawiskiem wśród starszej części społeczeństwa. Inną opcją leczenia jest wszczepienie tak zwanej soczewki Schariothama, które są przeznaczone dla pacjentów, którzy mają problemy z plamkami w obu oczach. Wszczepia się ją pacjentom, którzy w przeszłości mieli już operowaną zaćmę i posiadają sztuczną soczewkę. Co prawda nie leczy ona plamki, która jest uszkodzona, ale poprawia komfort czytania pacjentom słabowidzącym. Jakiś czas temu w Wielkiej Brytanii przeprowadzono bardzo ciekawy zabieg, który być może będzie przełomem jeżeli chodzi o leczenie zwyrodnienia plamki żółtej. Chodzi o terapię genową. 80-letniej pacjentce lekarze wszczepili w tylną część oka gen, który ma hamować śmierć komórek, które jeszcze żyją i pełnią swoją funkcję. Miejmy nadzieję, że wyniki tej metody będą pozytywne i pacjenci również z innych krajów gdzie było ono przeprowadzane będą mogli z nich skorzystać. Tak jak w każdej chorobie bardzo ważną rolę odgrywa profilaktyka, która również może spowolnić rozwój zwyrodnienia plamki żółtej. Warto aby w diecie znalazły się produkty bogate w luteinę oraz zeaksantynę, które są przeciwutleniaczami hamującymi degradację plamki żółtej. Suplementacji wymagaja również cynk, miedź i selen, kwasy omega-3, a także witaminy C i E. Uzupełnianie tych składników może spowolnić rozwój zwyrodnienia nawet o jedną czwartą. Rozwojowi tego schorzenia sprzyja także cukrzyca, zaburzenia gospodarki lipidowej, nadciśnienie tętnicze. Warto jest prowadzić taki styl życia, aby nie stwarzać możliwości ich rozwoju. W bardzo dużym stopniu palenie papierosów może sprzyjać rozwojowi tej choroby. Według danych u palaczy ryzyko rozwoju zwyrodnienia plamki żółtej wzrasta nawet od 2 do 6 razy. Wszystkie wymienione czynniki mają wpływ na układ krążenia, także ten znajdujący się wewnątrz oka w postaci sieci drobnych naczyń. W największym stopniu szkodliwe dla oczu jest niebieskie światło, które jest emitowanie nie tylko przez Słońce, ale także różne urządzenia elektryczne, a także oświetlenia typu LED. W dzisiejszych czasach korzystamy z tych urządzeń zdecydowanie zbyt często. W trosce o narząd wzroku powinniśmy robić wszystko aby korzystać z nich tylko wtedy gdy jest to konieczne. Chciałabym się w tym momencie na chwilę zatrzymać przy bardzo ważnym elemencie, który jest odpowiedzialny za ochronę naszych oczu. Mowa o okularach przeciwsłonecznych. Wiedza obywateli naszego kraju o nich nie jest zdecydowanie zbyt mała, co może niekorzystnie wpłynąć na ich zdrowie. Według danych nieco ponad 40 procent Polaków kupuje je w supermarketach. Prawdopodobnie głównym argumentem przemawiającym za tym zjawiskiem jest niska cena. Jak podkreślają eksperci może to stanowić niebezpieczeństwo. Innym powodem mogą być także walory estetyczne, które dla wielu z nas są bardzo ważne, często istotniejsze niż zdrowie. Mało jednak osób zdaje sobie sprawę z tego co tak naprawde w okularach jest najważniejsze czyli odpowiedni filtr UV. Rzadko również zwraca się uwagę na to czy osłaniają one cały narząd wzroku co ma ogromne znaczenie. Okulary, które nie są odpowiednich rozmiarów nie są w stanie zapewnić odpowiedniej ochrony dla oka, przyczyniając się do tego, że część promieni może trafiać do powieki, rogówki, soczewki i spojówki powodując ich uszkodzenie. Początkowe objawy tej choroby mogą być niecharakterystyczne takie jak pogorszenie widzenia przy słabszym świetle czy pogorszenie widzenia z bliska. W bardziej zaawansowanych stadiach może dochodzić do zaburzeń jeżeli chodzi o kształt widzianego obrazu co nazywa się metamorfopsją. Może dochodzić do wykrzywienia, falowania lub załamania obrazu. Żadnego z tych objawów nie wolno lekceważyć i należy jak najszybciej skonsultować się z okulistą, celem rozpoczęcia właściwej terapii.