W nowych badaniach prowadzonych przez naukowców z Massachusetts Eye and Ear okazało się, że progi stymulacji przedsionka zaczynają się podwajać co 10 lat w wieku powyżej 40 lat, co stanowi dowód o spadku naszej zdolności do odbierania sensorycznej informacji o ruchu, równowadze i orientacji przestrzennej. Raport został opublikowany w Internecie przed drukiem w „Frontiers in Neurology".
„W naszym badaniu, spadek funkcjonalności układu przedsionkowego był wyraźnie widoczny w wieku powyżej 40 lat," powiedział główny autor dr Daniel M. Merfeld, dyrektor Jenks Vestibular Physiology w Massachusetts Eye and Ear i profesor Otolaryngologii w Harvard Medical School. „Wyższe progi korelują silnie z gorszymi wynikami badań równowagi, a wiemy z poprzednich badań, że ci, którzy mają gorszy bilans, mają znacznie większe szanse upadku."
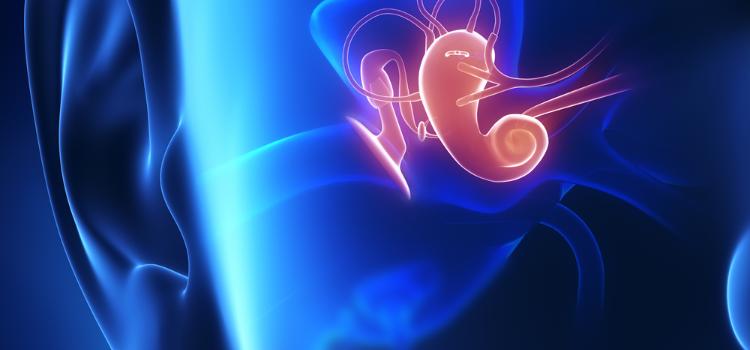
Ponad połowa populacji uda się do lekarza w pewnym momencie swojego życia z objawami związanymi z układem przedsionkowym (na przykład: zawroty głowy, dezorientacja, zaburzenia równowagi i niewyraźne widzenie). System przedsionkowy składa się z maleńkich kanałów w uchu wewnętrznym i jest odpowiedzialny za przyjmowanie informacji o ruchu, równowadze i orientacji przestrzennej.
Mając na celu określenie, czy płeć lub wiek wpływa na funkcjonowanie układu przedsionkowego, naukowcy poddali testom równowagi i ruchu 105 zdrowych osób od 18 do 80 lat i mierzyli ich progi stymulacji układu przedsionkowego („próg" odnosi się do najmniejszego możliwego ruchu który, układ przedsionkowy jest w stanie "dostrzec" poprawnie). Podczas gdy nie stwierdzono różnic pomiędzy progami mężczyzn i kobiet, okazało się, że progi wzrosły powyżej 40 roku życia dla wszystkich badanych ruchów.
Naukowcy odkryli również, że te rosnące progi są silnie skorelowane z niezakończeniem standaryzowanego testu równowagi. Zależność ta pokazuje, że na ryzyko upadku ma znaczący wpływ układ przedsionkowy. Wykorzystując dane z wcześniejszych badań, naukowcy sugerują, że dysfunkcja przedsionkowa może być odpowiedzialna za aż 152 tysięcy amerykańskich zgonów rocznie. Szacunek ten będzie umieszczać dysfunkcję przedsionkową na trzeciej pozycji w Stanach Zjednoczonych za chorobami serca i nowotworami jako głównymi przyczynami zgonów wśród Amerykanów.
Korelacja między przedsionkowym progiem stymulacji i równowagą sugeruje również, że mogą istnieć lepsze sposoby na zbadanie układu przedsionkowego oraz sposoby opracowania terapii, która mogłaby poprawić progi stymulacji.
„Wiemy to już od dłuższego czasu, że u pacjentów z zaburzeniami układu przedsionkowego równowaga jest zakłócona", powiedział dr Merfeld. „Jeśli gorsze funkcjonowanie układu przedsionkowego prowadzi do upadków, być może będziemy mogli rozwijać pomoce do utrzymania równowagi lub terapeutyczne ćwiczenia fizyczne w celu poprawy równowagi lub układu przedsionkowego i zapobiegania tym upadkom."
Źródło: sciencedaily.com











Komentarze
[ z 4]
Pytanie tylko w jaki sposób odnosi się to do pracy lekarzy, a także do całego społeczeństwa. Skoro po 40 roku życia spada wydolność układu przedsionkowego u pacjentów to czy zasadne byłoby wprowadzanie jakichś badań przesiewowych, które rozpoczynałyby się w tym wieku, czy może zasadny byłby inny sposób prewencji rozwoju chorób przewlekłych dotyczących układu sercowo-naczyniowego. Mam nadzieję, że uda się wyciągnąć odpowiednie wnioski z badanie którego wyniki zostały zaprezentowane w powyżej zamieszczonym artykule i że w związku z tym pacjenci będą mogli liczyć na najodpowiedniejsze metody prewencji chorób sercowo-naczyniowych w taki sposób, aby czas życia w dobrym stanie zdrowia był jak najdłuższy. Z drugiej strony obawiam się, czy istnieją jakiekolwiek środki do tego, aby przeciwdziałać niewydolności układu przedsionkowego i występujących w następstwie tego chorób serca oraz zaburzeń jego rytmu. Bo skoro dotyczy to wszystkich pacjentów, to być może wcale nie koniecznie muszą istnieć środki do zwalczania problemu. Warto byłoby dalej zgłębiać ten problem dążąc do odkrycia najistotniejszych prawidłowości jakie rządzą biologicznymi mechanizmami prowadząc do rozwoju niewydolności układu przedsionkowego serca.
Parę dni temu natrafiłam na ciekawą publikację kardiologów z UJ w Krakowie (Leszek Bryniarski, Kalina Kawecka-Jaszcz) w temacie: Czy istnieją granice wieku w kardiologii interwencyjnej? Przezskórne interwencje wieńcowe u osób w podeszłym wieku. Może temat nie do końca pokrywa się z tym przedstawionym tutaj ale też myślę, że dość ciekawy ! Polecam! Jak piszą autorzy, Chociaż przezskórna angioplastyka wieńcowa (PCI, percutaneous coronary interventions) stała się w ostatnich latach najpowszechniejszą formą rewaskularyzacji we wszystkich postaciach choroby niedokrwiennej serca, a w wielu dużych, randomizowanych badaniach wykazano jej skuteczność w leczeniu zarówno stabilnej choroby wieńcowej, jak i ostrych zespołów wieńcowych, to w badaniach tych, pacjentów w podeszłym wieku było bardzo niewielu, a w niektórych z nich podeszły wiek stanowił kryterium wyłączenia. W tej grupie wiekowej brak więc oceny skuteczności i bezpieczeństwa różnych sposobów leczenia choroby wieńcowej. Diagnostyka choroby wieńcowej jest trudniejsza niż w młodszej populacji ze względu na bardziej złożoną symptomatologię, rzadsze występowanie typowej stenokardii, a częstsze objawy niecharakterystyczne lub ich brak. Dodatkowe utrudnienie stanowią współistniejące schorzenia i ich leczenie, powodujące zamaskowanie objawów nawet zaawansowanej choroby wieńcowej. Standardowe nieinwazyjne testy obowiązujące w diagnostyce choroby wieńcowej są często niemożliwe do wykonania lub nie spełniają swojej roli u chorych w starszym wieku (np. test wysiłkowy). Nie bez znaczenia są także uwarunkowania psychospołeczne: brak chęci do leczenia i szukania pomocy, samotność, gorsze warunki ekonomiczne chorych w podeszłym wieku. Pacjenci tacy są częściej leczeni zachowawczo, co wynika z utrwalonego w przeszłości przeświadczenia, że metody inwazyjne oferują jedynie niewielkie korzyści przy znacznym ryzyku powikłań. Angioplastykę wieńcową u pacjentów w podeszłym wieku wykonuje się głównie ze wskazań pilnych — odwrotnie niż w grupach młodszych, gdzie ogromna większość zabiegów odbywa się w trybie planowym. U ludzi starych współistniejące inne przewlekłe schorzenia (choroby naczyń obwodowych, niewydolność nerek, choroby układu oddechowego, przebyte incydenty naczyniowo-mózgowe) zwiększają ryzyko interwencji. Istotne są różnice w obrazie angiograficznym naczyń wieńcowych: znacznie częściej stwierdza się chorobę trójnaczyniową, w tym istotne zwężenie głównego pnia lewej tętnicy wieńcowej, zmiany miażdżycowe mają charakter bardziej złożony (typ B lub C wg AHA/ACC [American Heart Association/American College of Cardiology]) oraz odznaczają się większym stopniem zwężenia. Przebieg tętnic jest kręty, częstsze są zwapnienia, co zwiększa trudności techniczne przeprowadzenia zabiegu. Znamienne jest również upośledzenie funkcji lewej komory u pacjentów w starszym wieku . Wiek — niezależny czynnik ryzyka W analizie retrospektywnych badań oceniających wpływ wieku na bezpośrednie i odległe wyniki angioplastyki wieńcowej wykazano, że jest on jednym z najistotniejszych czynników ryzyka tego zabiegu. Taddei i wsp. poddali analizie zabiegi PCI (elektywne i ze wskazań nagłych) u 21 516 pacjentów. Autorzy stwierdzili wzrost ryzyka zabiegu wraz z wiekiem pacjenta . Najważniejszymi czynnikami ryzyka zgonu w okresie szpitalnym były: niewydolność serca, zabieg ze wskazań nagłych oraz zaawansowany wiek. Podobną zależność stwierdzono dla śmiertelności rocznej i 5-letniej. W analizie wieloczynnikowej wykazano, że ze śmiertelnością w obserwacji długoterminowej najsilniej spośród wszystkich czynników ryzyka koreluje zaawansowany wiek. Ryzyko zgonu zwiększało się o około 65% w każdym 10-letnim przedziale wiekowym. Wenneberg i wsp. analizując bazę danych Northern New England Cardiovascular Disease Study Group (12 172 pacjentów po zabiegach PCI) stwierdzili związek zaawansowanego wieku ze zwiększonym ryzykiem okołozabiegowym i śmiertelnością szpitalną. Ryzyko zgonu po zabiegu PCI w obserwacji wewnątrzszpitalnej w wieku powyżej 80 lat było 5,5-krotnie większe niż w wieku poniżej 60 lat, a okołozabiegowe zawały serca występowały 1,5-krotnie częściej. Podobne wyniki uzyskali inni autorzy. Giorgi i wsp. (9 082 chorych po zabiegu PCI) wykazali, że śmiertel ność szpitalna wzrasta z wiekiem niezależnie od innych czynników ryzyka. McCallister i wsp. jako najważniejsze czynniki ryzyka w obserwacji odległej po zabiegach PCI podają wiek powyżej 70 lat oraz obniżoną poniżej 40% frakcję wyrzutową lewej komory. Z kolei w stanach Zjednoczonych w analizie 735 022 pacjentów poddanych PCI w latach 1996– –2001 stwierdzono, że wiek powyżej 70. roku życia powoduje ponad 5-krotny wzrost ryzyka zgonu, a powyżej 80. roku życia — 9-krotny p < 0,001). Podobnie ryzyko powikłań naczyniowych w czasie zabiegów koronarografii i angioplastyki wieńcowej u starszych pacjentów jest większe. W grupie 1085 chorych po 80. roku życia powikłania miejscowe stwierdzano u 2,1% po koronarografii i 11,6% po PCI, przy czym były to głównie krwiaki w miejscu wkłucia, niewymagające transfuzji, a jedynie u 2 pacjentów krwiaki stanowiły przyczynę zgonu . Niektóre doniesienia są sprzeczne z powszechnie panującymi poglądami, na przykład Niebauer i wsp. stwierdzili w grupie 1085 chorych w wieku powyżej 80 lat, że cukrzyca nie zwiększa ryzyka powikłań PCI. W większości analiz stwierdzono, że oceniana angiograficznie skuteczność zabiegu PCI w podeszłym wieku jest podobna jak w innych grupach wiekowych, a konieczność pilnego pomostowania aortalno-wieńcowego (CABG, coronary artery bypass grafting) po interwencji przezskórnej jest nawet mniejsza niż u pacjentów młodszych. Podstawowe znaczenie ma odpowiedź na pytanie: czy u chorych w podeszłym wieku korzyści z interwencji przezskórnych przewyższają ryzyko tych zabiegów wynikające z wieku? W badaniu APPROACH Graham i wsp. przeanalizowali bazę danych kanadyjskich pacjentów (21 573), poddanych koronarografii. Chorych podzielono na 3 grupy wiekowe i poddano ocenie 4-letnie przeżycie w zależności od zastosowanego leczenia (farmakologiczne, angioplastyka wieńcowa, pomostowanie aortalno-wieńcowe). We wszystkich grupach wiekowych pacjenci leczeni metodami inwazyjnymi charakteryzowali się istotnie dłuższym przeżyciem niż chorzy leczeni farmakologicznie. Im starsza grupa wiekowa, tym większa była różnica na korzyść metod inwazyjnych. Przytoczone dane pochodzą z retrospektywnych analiz narodowych baz danych bądź jednoośrodkowych, nierandomizowanych badań obserwacyjnych. Oceniając dane z narodowych rejestrów, nie można wykluczyć, że do leczenia inwazyjnego kwalifikowano pacjentów obciążonych mniejszym ryzykiem. Ponadto, ponieważ warunkiem objęcia rejestrem było wykonanie koronarografii, poza analizą pozostaje niemała grupa chorych. Oczywiste jest też, że oprócz przeżywalności w ocenie skuteczności leczenia pacjentów z najstarszych grup wiekowych ważna jest jakość życia. Wydaje się, że rosnące doświadczenie zespołów wykonujących zabiegi i postęp technologiczny powodują poprawę wyników również u chorych w podeszłym wieku. W największej do tej pory analizie 14 dużych amerykańskich rejestrów (6 rejestrów PCI — 48 439 zabiegów i 8 rejestrów CABG — 180 709 zabiegów), obejmującej lata 1991–1999, u pacjentów po 75. roku życia stwierdzono 7-procentowy wzrost odsetka pacjentów powyżej 75. roku życia poddawanych zabiegowi CABG i 10-procentowy wzrost odsetka chorych poddawanych zabiegowi PCI w czasie dekady. Odsetek zabiegów wykonywanych w trybie pilnym wynosił dla PCI 33%, a dla CABG 36%. Według danych z tych rejestrów osoby po 75. roku życia stanowią obecnie 20% spośród pacjentów poddawanych rewaskularyzacji. Bardzo istotny jest spadek śmiertelności chorych poddanych PCI — w 1991 roku wynosiła ona 2,7%, zaś w 1997 roku — 1,15% (p < 0,01). Stabilna choroba wieńcowa Jedynym prospektywnym, randomizowanym badaniem w stabilnej chorobie wieńcowej jest badanie Trial of invasive vs. medical theray in elderly patients with chronic CAD (TIME), w którym 305 pacjentów powyżej 75. roku życia (z dławicą klasy CCS ≥ II mimo stosowania co najmniej dwóch leków przeciwdławicowych) zakwalifikowano do dwóch grup: leczonej inwazyjnie (koronarografia, a następnie PCI lub CABG) oraz leczonej zachowawczo (optymalizacja leczenia farmakologicznego). Analizowano śmiertelność, nasilenie dolegliwości dławicowych oraz jakość życia w obserwacji 30-dniowej, 6-miesięcznej i rocznej. We wczesnym okresie obserwacji stwierdzono znacznie wyższy odsetek zgonów wśród leczonych inwazyjnie — 10% vs. 3% u leczonych zachowawczo, co wynikało częściowo z ryzyka samego zabiegu. Połowa zgonów w grupie inwazyjnej dotyczyła chorych niepoddanych (z różnych powodów) po koronarografii zabiegom rewaskularyzacji. Zawały serca, ponowne hospitalizacje z rewaskularyzacją lub bez niej były częstsze w grupie leczonej zachowawczo. Po 6 miesiącach obserwacji nie stwierdzono istotnej różnicy w liczbie zgonów oraz zawałów serca pomiędzy analizowanymi grupami, natomiast istotnie wzrosła liczba epizodów zaostrzenia dolegliwości wieńcowych, hospitalizacji oraz pilnie przeprowadzanych rewaskularyzacji w grupie leczonej zachowawczo. Efektem była znamiennie wyższa liczba istotnych zdarzeń niepożądanych w tej grupie — 49% vs. 19% w grupie leczonej inwazyjnie (p < 0,0001). W obu grupach po 6 miesiącach obserwacji stwierdzono poprawę jakości życia oraz zmniejszenie nasilenia dolegliwości dławicowych, jednak poprawa ta była istotna tylko u leczonych inwazyjnie. Nieco zaskakujące były wyniki przedłużonej do 12 miesięcy obserwacji; nadal w obu grupach utrzymywały się poprawa jakości życia oraz zmniejszenie dolegliwości dławicowych, jednak zniwelowana została przewaga stwierdzona wcześniej w grupie leczonej inwazyjnie. Nie było także istotnych różnic w śmiertelności (11,1% grupa „inwazyjna” vs. 8.1% „zachowawcza”, p = 0,4) i liczbie zawałów serca (17% vs. 19,6% odpowiednio, p = 0,37). W grupie leczonej zachowawczo wzrosła liczba ponownych hospitalizacji z powodu zaostrzenia dolegliwości stenokardialnych oraz pilnych zabiegów rewaskularyzacyjnych, co jeszcze bardziej pogłębiło różnicę częstości istotnych zdarzeń niepożądanych między grupami (64,2% grupa „zachowawcza” vs. 25,5% grupa „inwazyjna”, p < 0,001). W badaniu TIME wybór strategii leczenia stabilnej choroby wieńcowej nie miał wpływu na śmiertelność oraz jakość życia w rocznej obserwacji. Jednak prawie połowa pacjentów z grupy leczonej zachowawczo wymagała w tym okresie zabiegu rewaskularyzacyjnego ze wskazań pilnych. Najważniejszym pytaniem wynikającym z analizy tego badania jest, kiedy powinno się stosować postępowanie inwazyjne u chorych w podeszłym wieku? Czy przyjąć strategię wczesnego leczenia inwazyjnego — akceptując zwiększone ryzyko zgonu w okresie okołozabiegowym, ale uzyskując szybsze zmniejszenie dolegliwości i poprawę jakości życia — czy też leczyć chorych zachowawczo pomimo zwiększonego ryzyka rewaskularyzacji ze wskazań nagłych?. Zaletą badania TIME jest randomizacja przeprowadzona przy przyjęciu do szpitala, a nie, jak to miało miejsce w większości badań, po wykonaniu koronarografii. Natomiast liczebność chorych ogranicza wnioski dotyczące inwazyjnego leczenia chorych w podeszłym wieku. Należy podkreślić, że badanie TIME prowadzono przed erą stentów pokrywanych lekami antymitotycznymi, które znacząco zmniejszyły częstość restenozy. Najnowsze wytyczne postępowania nie uwzględniają granicy wieku, a podkreślają, że koszty nie powinny być argumentem przeciwko leczeniu inwazyjnemu starszych chorych. Ostre zespoły wieńcowe bez uniesienia odcinka ST Odrębnym zagadnieniem jest angioplastyka w ostrych zespołach wieńcowych bez uniesienia odcinka ST. Po analizie dużych badań randomizowanych wydaje się, że przezskórne leczenie inwazyjne jest skuteczniejsze niż leczenie zachowawcze, niemniej, podobnie jak w stabilnej chorobie wieńcowej, brak tu jednoznacznych danych. Problem jest tym istotniejszy, że u ludzi w starszym wieku przezskórne interwencje wieńcowe są wykonywane znacznie częściej ze wskazań pilnych niż u młodszych. Ponadto jest to grupa obarczona większym ryzykiem, które dotyczy przede wszystkim chorych: w wieku powyżej 65–70 lat, z rozpoznaną chorobą niedokrwienną, przebytym zawałem, zabiegiem PCI lub CABG i z niewydolnością nerek. Z analiz badań Treat angina with Aggrastat and determine Cost of Therapy with an Invasive or Conservative Strategy (TACTICS–TIMI 18) i Clinical Predictors of InHospital Prognosis in Unstable Angina (ECLA 3) porównujących skuteczność wczesnej strategii inwazyjnej (PCI) z zachowawczą w niestabilnej chorobie wieńcowej wynika, że szczególną korzyść z tej pierwszej odnoszą chorzy obciążeni największym ryzykiem (z podwyższonym stężeniemem troponin, cukrzycą, dławicą pozawałową, dynamicznymi zmianami odcinka ST), do których należą też chorzy w podeszłym wieku. Podobne wyniki wskazujące na korzyści wczesnej strategii inwazyjnej w grupie chorych w podeszłym wieku przyniosło badanie Fragmin during Instability in Coronary artery disease (FRISC II). W badaniu Survival after Coronary Revascularization in the Elderly (APPROACH) Graham i wsp. wykazali, że leczenie inwazyjne chorych powyżej 70. roku życia z niestabilną dławicą jest skuteczniejsze niż postępowanie zachowawcze zarówno w obserwacji krótko-, jak i długoterminowej. W dużych rejestrach pacjentów w podeszłym wieku, leczonych przezskórnie, w których wykazano wysoką skuteczność metod inwazyjnych, znaczny odsetek stanowili pacjenci z niestabilną chorobą wieńcową. Wydaje się więc, że PCI powinno być leczeniem z wyboru u pacjentów w podeszłym wieku z niestabilną chorobą wieńcową, gdyż są oni obciążeni jeszcze większym ryzykiem niż chorzy z młodszych grup wiekowych. Pojedyncze doniesienia sugerują możliwe do zaakceptowania ryzyko angioplastyki ze wskazań pilnych nawet u chorych po 90. roku życia. Bardzo istotny w ostrych zespołach wieńcowych bez uniesienia ST jest problem optymalnej farmakoterapii uwzględniającej klopidogrel, heparyny (niefrakcjonowane i drobnocząsteczkowe) oraz nowe leki, jak bezpośredni antagoniści trombiny (biwalirudyna). Szczególnie ważną rolę odgrywają antagoniści receptora płytkowego IIb/IIIa, którzy przy udowodnionym korzystnym działaniu niosą ze sobą niestety wzrost ryzyka powikłań krwotocznych, zwłaszcza u chorych w podeszłym wieku. Niemniej w analizie kilku badań w grupie 1401 chorych powyżej 70. roku życia wykazano podobną redukcję występowania zawałów i zgonów jak u chorych młodszych. Częstość dużych powikłań krwotocznych była u osób w wieku podeszłym oczywiście wyższa niż u chorych młodszych, ale nie stwierdzano różnic w stosunku do placebo. Standardy ESC zalecają wczesną strategię inwazyjną w grupie chorych o wysokim ryzyku, do której najczęściej należą chorzy w podeszłym wieku. Ostre zespoły wieńcowe z uniesieniem odcinka ST Celem terapii w przypadku ostrego zawału serca jest przywrócenie drożności tętnicy dozawałowej , a przy zachowanym kryterium czasu (do 90 minut od pierwszego kontaktu chorego z personelem medycznym) wybór pierwotnej angioplastyki jako podstawowej metody leczenia nie budzi wątpliwości . Chorych w podeszłym wieku często wykluczano z badań porównujących skuteczność PCI i fibrynolizy, a nawet jeśli wiek nie był kryterium wykluczającym, to obserwuje się „podreprezentowalność” grupy w wieku powyżej 75 roku życia, gdyż stanowi ona jedynie 10–15% badanej populacji. Największa metaanaliza Fibrinolytic Therapy Trialists Collaborative Group (FTT), podsumowująca wyniki leczenia ponad 5700 chorych z ostrym zawałem serca powyżej 75. roku życia, wykazała brak korzyści z leczenia fibrynolitycznego w obserwacji krótkoterminowej. Wczesna, 35-dniowa śmiertelność nie różniła się istotnie w grupie leczonej fibrynolitycznie i tej, która nie została poddana leczeniu reperfuzyjnemu . U chorych w podeszłym wieku korzyści wynikające z „teorii otwartej tętnicy” stają się zauważalne dopiero w obserwacji długoterminowej i nie są tak spektakularne jak u chorych młodszych. Powodem braku wyraźnych korzyści z leczenia fibrynolitycznego u ludzi w starszym wieku jest duże wczesne ryzyko powikłań, głównie udarów mózgu i poważnych krwawień. W rejestrze Cooperative Cardiovascular Projekt (CPP) obejmującym ponad 234 tysięcy pacjentów chorych leczonych fibrynolitycznie charakteryzuje znacznie większe ryzyko udaru krwotocznego (1,5%, p = 0,001) i wszystkich udarów łącznie (3,1%, p = 0,07) niż chorych niepoddanych takiemu leczeniu (odpowiednio 0,1% i 2,7%). Ryzyko to wzrasta bardzo wyraźnie z wiekiem. Na podstawie danych uzyskanych z analizy bazy National Registry of Myocardial Infarction (NRMI) (pacjenci leczeni alteplazą vs. nieleczeni fibrynolitycznie) wiadomo, że u chorych poniżej 64. roku życia ryzyko udaru wynosi 0,8% (grupa przyjmująca alteplazę) i 0,5% (bez leczenia reperfuzyjnego), ale już powyżej 75. roku życia ryzyko to wynosi 5% i 1,4% dla odpowiednich grup . Podobnie przedstawiają się dane dla innych obecnie stosowanych preparatów trombolitycznych. Przytoczone dane miały istotny wpływ na aktualne stanowiska ekspertów i standardy postępowania. W wytycznych AHA/ACC leczenie fibrynolityczne jest zalecane u ludzi powyżej 75. roku życia z ostrym zawałem serca, ale należy do klasy 2A (tzn. wyniki badań lub opinie ekspertów przemawiają raczej na korzyść tej procedury). W niektórych krajach wiek powyżej 75 lat jest nawet względnym przeciwwskazaniem do leczenia fibrynolitycznego. Wobec faktu, że fibrynoliza u ludzi w podeszłym wieku jest leczeniem obciążonym dużym ryzykiem istotnych powikłań, optymalną formą terapii dla tej grupy wiekowej wydaje się przezskórna angioplastyka wieńcowa. Z retrospektywnych analiz badań klinicznych, oceniających skuteczność pierwotnej angioplastyki wieńcowej w poszczególnych grupach wiekowych, wynika, że podobnie jak dla angioplastyki wykonywanej w trybie planowym, wiek jest istotnym niezależnym czynnikiem ryzyka. Sakai i wsp. porównując wyniki leczenia PCI chorych powyżej 75. roku życia i poniżej 75. roku życia (1063 osób), wykazali istotnie większą śmiertelność wewnątrzszpitalną w grupie starszej (8,4% vs. 3,7%, p < 0,01), przy podobnej skuteczności reperfuzji (93% vs. 95%, p = NS). Z badania GUSTO-IIb (pierwotna angioplastyka vs. leczenie trombolityczne z zastosowaniem tPA) wiadomo, że ryzyko zgonu, ponownego zawału serca lub udaru mózgu w obserwacji 30-dniowej u chorych z ostrym zawałem serca jest proporcjonalne do wieku, niezależnie od zastosowanej metody reperfuzji. Jednak we wszystkich grupach wiekowych (także u 70- i 80-latków) wykazano istotnie mniej poważnych punktów końcowych u leczonych pierwotną angioplastyką wieńcową. Ponadto przewaga pierwotnej angioplastyki nad fibrynolizą występowała w każdej grupie wiekowej. W badaniu Primary Angioplasty in Myocardial Infarction (PAMI), w którym porównywano pierwotną angioplastykę z leczeniem fibrynolitycznym (tPA), wykazano, że inwazyjne leczenie zawału serca najwięcej korzyści przynosi właśnie w populacji ludzi starszych. Analizy oparte na dużych, narodowych rejestrach również dostarczają dowodów przewagi pierwotnej angioplastyki wieńcowej nad fibrynolizą w starszych grupach wiekowych. We wspomnianym rejestrze CCP u chorych powyżej 65. roku życia pierwotna angioplastyka wieńcowa w porównaniu z leczeniem fibrynolitycznym wiązała się z mniejszym ryzykiem zgonu zarówno w obserwacji 30-dniowej (OR 0,74; 95% CI 0,63–0,88), jak i rocznej (OR 0,88; 95% CI 0,73–0,94). Z kolei w rejestrze NRMI nie odnotowano wprawdzie różnic w śmiertelności wewnątrzszpitalnej pomiędzy chorymi leczonymi pierwotną angioplastyką a alteplazą (5,2 vs. 5,4, p = NS) w całej badanej populacji, ale u pacjentów powyżej 75. roku życia zarejestrowano istotnie mniejszą częstość zgonów i udarów mózgu w grupie leczonej inwazyjnie (14,6% vs. 18,4%, p = 0,03). W 2002 roku de Boer i wsp. opublikowali wyniki randomizowanego badania (87 chorych), w którym oceniali wyniki leczenia pacjentów z ostrym zawałem serca powyżej 75. roku życia. Pacjenci zostali podzieleni na grupy: leczoną pierwotną angioplastyką wieńcową oraz trombolizą (streptokinaza). Analizie poddano częstość zgonu, ponownego zawału serca oraz udaru mózgu do 30. dnia choroby i po roku obserwacji. Znamiennie mniej poważnych incydentów zanotowano w grupie leczonej inwazyjnie: 9% vs. 29%, p = 0,01 (po 30 dniach) i 13% vs. 44%, p = 0,001 (po roku) . Również wyniki badań autorów niniejszego artykułu wskazują na korzyści z leczenia inwazyjnego w grupie chorych z zawałem w wieku podeszłym. Śmiertelność wewnątrzszpitalna była wyższa u chorych po 70. roku życia (5,9%) niż u młodszych (2,2%) (p < 0,05). Niemniej śmiertelność wynosząca 5,9% jest znacznie niższa niż podawana w literaturze dla tej grupy wiekowej. Wytłumaczeniem może być wysoki, zbliżony do młodszych, odsetek leczonych antagonistą receptora płytkowego IIb/IIIa (46,4% vs. 64,9%, p = NS), nowoczesne leczenie przeciwpłytkowe, wysoki odsetek stosowania stentów, a także doświadczenie zespołu wykonującego zabiegi. Przytoczone dane potwierdzają, że angioplastyka wieńcowa oferująca skuteczniejszą i bardziej optymalną reperfuzję przy niewielkim ryzyku poważnych powikłań krwotocznych powinna być metodą z wyboru w leczeniu ostrego zawału u chorych w podeszłym wieku. Odrębną, obarczoną wysokim ryzykiem zgonu jest grupa pacjentów we wstrząsie kardiogennym. Dane z badania Should We Emergenthly Revascularize Occluded Coronaries for Cardiogenic Shock (SHOCK), które wskazują na zwiększoną śmiertelność pacjentów w podeszłym wieku poddanych rewaskularyzacji, stały się podstawą do zalecania strategii zachowawczej po 75. roku życia. Jednak liczebność tej populacji w badaniu SHOCK była mała. Wynikom tym przeczą dane z SHOCK trial registry oraz badanie Prasada i wsp. . Również dane z polskiego rejestru ostrych zespołów wieńcowych wskazują na lepsze rokowanie u chorych w podeszłym wieku poddanych interwencji. Celem leczenia zawału oprócz przywrócenia perfuzji w tętnicy nasierdziowej jest uzyskanie przepływu na poziomie mikrokrążenia. Doniesienia na temat rezolucji odcinka ST i tak zwanego myocardial blush grade (MBG), które odzwierciedlają perfuzję tkankową, są sprzeczne. W analizie badania Controlled Abeiximab and Device Ivestigation to Lower Late Angioplasty Complications (CADILLAC) nie stwierdzono, aby wiek miał pogarszać rezolucję odcinka ST, z kolei De Luca i wsp. stwierdzali istotne pogorszenie perfuzji miokardium w starszym wieku na podstawie rezolucji odcinka ST i MBG . Trudności w spełnieniu kryterium czasu (90 minut od początku objawów do interwencji) były powodem wprowadzenia tak zwanej ułatwionej czy torowanej angioplastyki. W okresie poprzedzającym ten zabieg stosuje się połowę dawki trombolityku z pełną dawką antagonisty IIb/IIIa lub sam lityk bądź antagonistę IIb/IIIa, tak aby zapewnić działanie tych leków w czasie transportu chorego do pracowni hemodynamiki. Ze względu na potencjalne ryzyko dużych powikłań krwotocznych, w tym krwawień wewnątrzczaszkowych, chorych w podeszłym wieku wykluczano z większości randomizowanych badań oceniających tę strategię leczenia. Bardzo wie le zagadnień związanych ze strategią reperfuzyjną w zawale serca wymaga jeszcze wyjaśnienia, konieczne są duże badania kliniczne. Również farmakologiczne leczenie towarzyszące jest zagadnieniem otwartym. Uniknięcie błędu doboru (selection bias) i włączenie odpowiedniej liczby chorych w podeszłym wieku do badań randomizowanych może zapewnić wybór optymalnej strategii reperfuzyjnej w tej grupie wiekowej . Ze względu na zbyt małą liczbę chorych w podeszłym wieku kierowanych do PCI konieczna jest dalsza edukacja lekarzy ukierunkowana na zagadnienia kardiologii geriatrycznej . Wybór optymalnej formy rewaskularyzacji Bardzo ważnym problemem u chorych w podeszłym wieku leczonych angioplastyką wieńcową jest uzyskana jakość rewaskularyzacji. Podczas gdy bezpośrednia skuteczność PCI jest porównywalna do wyników uzyskiwanych w młodszych grupach wiekowych, to rewaskularyzacja u ludzi starszych dużo rzadziej jest kompletna. Częściowa rewaskularyzacja wiąże się z ryzykiem nawrotu dolegliwości i z gorszym rokowaniem odległym. Jest to szczególnie ważne u ludzi w podeszłym wieku, u których dominuje choroba wielonaczyniowa. W przedstawianej wcześniej analizie Wennberga u prawie 60% chorych powyżej 80. roku życia występowała choroba wielonaczyniowa, ale tylko u 29% z nich po PCI uzyskano kompletną rewaskularyzację . De Gregorio i wsp. wykonali kompletną rewaskularyzację u 31% leczonych powyżej 75. roku życia w porównaniu z 56% chorych poniżej 75. roku życia, p = 0,008. Większą możliwość kompletnej rewaskularyzacji daje pomostowanie aortalno-wieńcowe, lecz wiąże się ono ze znacznie większą śmiertelnością okołooperacyjną, wynoszącą w tej grupie wiekowej 6–11%. Pytanie, czy tak relatywnie duże ryzyko CABG może się zmniejszyć w obserwacji odległej przez osiągnięcie pełnej rewaskularyzacji, pozostaje nierozstrzygnięte. Restenoza Piętą achillesową przezskórnych interwencji jest restenoza. Brak jednoznacznych danych, czy wraz z wiekiem rośnie ryzyko jej wystąpienia. Alfonso i wsp. w swoim materiale nie stwierdzali istotnego wpływu wieku na częstość restenozy. Podobne były spostrzeżenia Abizaida i wsp. , natomiast De Gregorio i wsp. stwierdzili w swoim badaniu częstsze występowanie restenozy po implantacji stentu w grupie chorych powyżej 75. roku życia niż u chorych młodszych (47% vs. 28%, p = 0,0007). Perspektywy Przezskórna angioplastyka ma obecnie utrwaloną pozycję w leczeniu wszystkich postaci choroby wieńcowej. Olbrzymi postęp technologiczny (m.in. stenty uwalniające leki), nowoczesna farmakoterapia i doświadczenie zespołów operujących pozwalają na coraz bezpieczniejsze stosowanie inwazyjnych, przezskórnych metod rewaskularyzacyjnych. Standardy ACC/AHA i ESC poświęcone PCI nie traktują odrębnie pacjentów w podeszłym wieku. Dla tej grupy chorych obowiązują zalecenia przyjęte dla populacji ogólnej, przy zwiększonym ryzyku okołozabiegowym wynikającym z wieku. Do niedawna bardzo niechętnie stosowano u osób w podeszłym wieku inwazyjne metody leczenia choroby wieńcowej. Dostępne dane oraz doświadczenia własne pozwalają przypuszczać, że przezskórna angioplastyka u ludzi w podeszłym wieku może być równie skuteczną metodą leczenia choroby wieńcowej jak w młodszych grupach wiekowych. Obecnie w dziedzinie kardiologii geriatrycznej coraz częściej kreowane są czynne i skuteczne terapeutycznie postawy wobec chorób wieku podeszłego, co z pewnością przyczynia się do zwiększenia liczby zabiegów PCI w tej grupie wiekowej.
Układ przedsionkowy jest najwcześniej dojrzewającym systemem zmysłowym. Znajduje się w uchu wewnętrznym i już w trakcie życia płodowego osiąga dojrzałą formę. Od samego początku jest intensywnie ćwiczony, ponieważ w łonie matki płód nieustannie się rusza i zmienia pozycję. Układ przedsionkowy dzięki swoim receptorom informuje nas o ruchu liniowym (przód-tył, góra-dół), wibracji oraz ruchu obrotowym. Informuje nas w jakim położeniu znajduje się nasze ciało i co się z nim teraz dzieje, ponieważ jest bardzo wrażliwy nawet na najdrobniejsze zmiany pozycji i ruchu. System ten koordynuje odbieranie i przetwarzanie bodźców przez inne układy zmysłowe (dotyku, czucia głębokiego, wzroku, słuchu) ponieważ tworzy połączenia m.in z móżdżkiem, mięśniami gałek ocznych, tworem siatkowatym, narządem słuchu, korą mózgową czy mięśniami m.in z okolic karku, szyi i kończyn.
Układ przedsionkowy zwany zmysłem równowagi jest odpowiedzialny za nasze relacje z grawitacją i ma ogromne znaczenie dla rozwoju i uczenia się. Jest ściśle związany z wszelkimi układami sensorycznymi w naszym organizmie i ma swój udział w utrzymywaniu właściwego napięcia mięśniowego i właściwej postury ciała, pozwala odczuwać i pomaga koordynować ruchy całego ciała. Często, gdy myślimy o naszych narządach zmysłów zwykle bierzemy pod uwagę jedynie wzrok, słuch, węch, smak i dotyk zapominając o zmyśle równowagi. Jest on jednak wraz z propriocepcją, niedocenianym „szóstym zmysłem” odgrywającym ważną rolę w rozwoju funkcji umysłowych, czuciowych i ruchowych. Zmysł równowagi dostarcza mózgowi informacji dotyczących pozycji ciała w przestrzeni, co pozwala czuć się bezpiecznie w polu grawitacyjnym, mieć świadomość i orientację kierunku. Dzięki zmysłowi równowagi rozróżniamy prawą i lewą stronę, górę i dół, rozróżniamy kierunki świata i mamy informację o stosunkach przestrzennych pomiędzy nami i otoczeniem. Wszystkie podstawowe czynności, których uczy się dziecko w tym okresie swojego życia i z których korzysta później przez całe życie, funkcjonowanie narządów zmysłów wyższego rzędu: wzroku i słuchu, koordynacja wzroku i słuchu z ruchem, równowaga, emocje, właściwy odbiór bodźców płynących z otoczenia i adekwatne reakcje zwrotne zależą od właściwego funkcjonowania układu przedsionkowego. Układ przedsionkowy nie jest tak dobrze znany jak inne układy sensoryczne i wiele osób zajmujących się rozwojem i wychowaniem dzieci: rodzice, lekarze, pedagodzy i nauczyciele, nie zdaje sobie sprawy z wagi i potrzeby zapewnienia dzieciom właściwej stymulacji układu przedsionkowego między innymi w postaci zabawy i naturalnej, wszechstronnej aktywności ruchowej. Dzisiejsze środowisko, pomimo dużego rozwoju cywilizacyjnego, bogactwa zabawek i pomocy dydaktycznych często nie sprzyja właściwemu rozwojowi dziecka. Czasem te cywilizacyjne dobrodziejstwa obracają się przeciwko twórczości i aktywności ruchowej dziecka, niezbędnej w tym okresie do prawidłowego rozwoju. Telewizja, gry komputerowe, mechaniczne zabawki i brak czasu opiekunów dla dziecka powodują, że dzieci spędzają czas biernie, a ich zmysły nie mają możliwości ćwiczyć i rozwijać się. Skażone środowisko w jakim żyjemy jest nie bez wpływu na zdrowie i rozwój dziecka, także w okresie prenatalnym i wiele zaburzeń układu przedsionkowego może mieć swój początek już w tym czasie. Deficyty w funkcjonowaniu układu przedsionkowego ujawniają się czasami w postaci trudnych do wyjaśnienia zaburzeń związanych z zachowaniem, uczeniem się, emocjami i sprawnością ruchową dziecka. Pomimo, że dziecko wydaje się zdrowe doświadcza wielu trudności, a rodzice, nauczyciele i pedagodzy w poradniach nie potrafią pomóc dziecku usprawnić jego funkcjonowania. Trudności te ujawniają się w postaci kłopotów z koordynacją ruchową, sprawnym poruszaniem się, radzeniem sobie z podstawowymi czynnościami dnia codziennego takimi jak ubieranie się, wiązanie butów, kopanie piłki, jazda na rowerze, rysowanie, pisanie, czytanie. Często też występuje nieadekwatna reakcja na stres i problemy w radzeniu sobie z emocjami. W wyniku ciągłych trudności i porażek następuje spadek poczucia własnej wartości i obniżenie motywacji do działania i uczenia się. Powyższe zaburzenia często nie są kojarzone z dysfunkcjami układu przedsionkowego, wydaje się, że dotyczą innych zmysłów: wzroku, słuchu, pamięci i rzeczywiście tych zmysłów również dotyczą. Wszystkie informacje odbierane ze świata docierają do naszego mózgu poprzez zmysły. Postrzeganie zmysłowe jest podstawą tworzenia obrazu rzeczywistości. Nasze zmysły nie działają w izolacji, współdziałają ze sobą, wpływają na siebie i pomagają sobie nawzajem. Aby mózg funkcjonował sprawnie i tworzony przez niego obraz rzeczywistości odpowiadał prawdzie potrzebna jest dobra współpraca wszystkich układów sensorycznych. Gdy nie ma współpracy pomiędzy zmysłami, nie ma integracji pomiędzy sygnałami docierającymi do mózgu. Właściwa integracja zmysłów i ich współdziałanie pozwala porządkować i składać pojedyncze informacje w pełne funkcje mózgu, gdyż mózg działa jako całość. Ciało i mózg współpracują poprzez ośrodkowy układ nerwowy, ale informacje ze świata zewnętrznego otrzymują za pomocą zmysłów. Gdy jest właściwa integracja pomiędzy wszystkimi układami sensorycznymi naszego organizmu możemy w pełni sprawnie funkcjonować, motoryka ciała łatwo dostosowuje się do otoczenia, umysł bez trudu przyswaja informacje, a prawidłowe zachowanie i adekwatna odpowiedź emocjonalna pojawia się w sposób naturalny. Wielu neurofizjologów uważa, że układ przedsionkowy ma „jednoczący” wpływ na inne układy sensoryczne. Aby rozwój dziecka przebiegał harmonijnie i nastąpiła integracja pracy wszystkich zmysłów dziecko musi przejść wiele etapów w swoim rozwoju, począwszy od okresu prenatalnego do dorosłości. Ważne jest zapewnienie dziecku zdrowemu jak i dzieciom z różnorodnymi zaburzeniami właściwego środowiska, sprzyjającego rozwojowi, pobudzającego do aktywności ruchowej, która ma bardzo duże znaczenie dla rozwoju zdrowej równowagi i powiązanych z nią funkcji. Chociaż zmysł równowagi w momencie narodzin jest najlepiej rozwiniętym zmysłem sensorycznym, jego połączenia z innymi układami sensorycznymi są jeszcze nie w pełni wykształcone. Również dojrzewanie i dalsza mielinizacja układu przedsionkowego, odpowiadająca stale poszerzającemu się zakresowi ruchów i możliwościom kontrolowania postury, odbywa się jeszcze wiele lat po urodzeniu. Najbardziej zaawansowanym etapem utrzymania równowagi jest stanie nieruchomo. Wymaga to jednoczesnego działania różnych grup mięśni i narządów zmysłów bez ciągłej korekty ich funkcjonowania. Nie jest to umiejętność, którą nabywamy w sposób automatyczny, ale jest to ciągły proces wspierany poprzez działanie. Kontrola nad własnym ciałem jest podstawą samokontroli, także, jeżeli chodzi o racjonalne wyrażanie emocji, kontrolowanie zachowań impulsywnych, właściwe odczytywanie zachowania innych osób i właściwe reagowanie na bodźce. Układ przedsionkowy od samego początku jest intensywnie ćwiczony, ponieważ płód w łonie matki nieustannie porusza się i zmienia pozycję. Jego rozwój wspomagają również ruchy ciała matki podczas codziennej aktywności. Od momentu narodzin dziecko musi uczyć się rozwijania swoich umiejętności w polu grawitacyjnym, co wymaga rozwoju napięcia mięśni, kontrolowania postawy i współdziałania z innymi zmysłami. Po urodzeniu trening równowagi zachodzi w zróżnicowanych pozycjach, zaczynając od reakcji odruchowych, poprzez osiąganie kolejnych umiejętności ruchowych: podnoszenie głowy, obracanie się, pełzanie, siadanie, raczkowanie, wstawanie i wiele innych doświadczeń ruchowych, które prowadzą do przyjęcia pozycji wyprostowanej, kontroli postury i poruszania się na dwóch nogach. Podczas nabywania umiejętności kontroli nad postawą bardzo ważne są etapy przejściowe pomiędzy kolejnymi fazami rozwojowymi u małego dziecka. Przejście od pozycji leżącej na plecach do samodzielnego obrotu na brzuch, nabywanie umiejętności samodzielnego wstawania itp. to ogromna stymulacja układu przedsionkowego i nie należy odbierać dziecku doświadczeń związanych z trenowaniem nowych umiejętności, poprzez niepotrzebne „pomaganie” i przyspieszanie nabywania tych umiejętności. Większości umiejętności dziecko uczy się dzięki przezwyciężaniu trudności. Bardzo dużo uczy się o grawitacji właśnie wtedy, gdy wychyli się za bardzo do przodu, do tyłu lub na boki. Równowagi uczy się również poprzez upadki, wypracowując sobie strategie bezpiecznego upadania i zabezpieczania się przed upadkiem. Doświadczenie jest najlepszym nauczycielem. W rozwoju ruchowym dziecka ważne jest osiąganie kolejnych umiejętności, zwanych czasami „krokami milowymi”, bez przeskakiwania pewnych etapów, na przykład pełzania i raczkowania, co zdarza się dosyć często. Każdy etap rozwoju ruchowego ma swoje odzwierciedlenie w rozwoju mózgu, pomijanie niektórych faz rozwojowych skutkuje później deficytami w funkcjonowaniu i brakiem synchronizacji pomiędzy zmysłami. Na przykład podczas pełzania i raczkowania po raz pierwszy zaczynają działać razem układy przedsionkowy, wzrokowy i proprioceptywny. W tym czasie, dziecko uczy się też wyczucia równowagi, przestrzeni i głębokości. Tworzą się odpowiednie połączenia pomiędzy ośrodkami mózgu. Pominięcie tego etapu zaburza integrację informacji sensorycznych z kanałów percepcji, utrudnia osiąganie kontroli nad posturą i równowagą. W pierwszych latach życia dziecka stymulacja przedsionkowa jest naturalnym elementem zabaw, gdyż potrzeba ruchu zajmuje ważne miejsce pośród potrzeb dziecka i powinna być zaspokajana przez opiekunów. Noworodki i małe dzieci bardzo lubią stymulację przedsionkową, szczególnie w postaci powtarzających się ruchów, takich jak kołysanie, huśtanie, podrzucanie, okręcanie itp. Taka stymulacja powinna być nieodłącznym elementem zabawy małego dziecka z opiekunami. Dotyk, noszenie i kołysanie małego dziecka działa na nie wyciszająco, gdy płacze i jest niespokojne. Kołysanie dziecka w kołysce było starym i bardzo dobrym zwyczajem, lecz obecnie kołyski są trudne do zdobycia, a zastąpiły je leżaczki i kojce. Dzieci, które uspokaja się, stymulując ich układ przedsionkowy, obserwują otoczenie baczniej, niż te, które uspokaja się w inny sposób. Doświadczenie pokazuje, jak ważna jest stymulacja układu przedsionkowego w przypadku dzieci urodzonych przedwcześnie. Kiedy dziecko uczy się nowych czynności ruchowych, jego ruchy są niezgrabne, jednak im więcej porusza się, tym większą kontrolę uzyskuje nad ruchem. Przykładem może być nauka sięgania po przedmioty. Początkowo ruchy są obszerne, nieprecyzyjne, dziecko często rozmija się z przedmiotem, ale w miarę powtarzania, stają się coraz bardziej dokładne, aż wreszcie dziecko może sięgnąć po wybrany przedmiot z łatwością i precyzją. Oczywiście zamierzone sięganie po przedmioty jest skutkiem dobrej koordynacji pomiędzy wieloma zmysłami. Dziecko musi zobaczyć przedmiot, po który wyciąga ręce, potem chcieć go chwycić (motywacja), za co odpowiadają wzrok i struktury limbiczne, a jak już ma zabawkę w ręce, zwykle wkłada ją do buzi i poznaje ją za pomocą narządu czucia. Zamierzony i dobrze zorganizowany chwyt świadczy o rozwiniętych i dobrze współpracujących ze sobą wielu strukturach korowych i podkorowych. Aby to nastąpiło muszą zostać zintegrowane odruchy pierwotne, przede wszystkim odruch chwytny, który jest automatyczną reakcją zaciśnięcia ręki na stymulację powierzchni dłoni. Jest tu wzajemna zależność pomiędzy rozwojem czynności chwytania i integracją odruchu chwytnego. Integrowanie się tego odruchu pomaga w rozwoju świadomego chwytania, a doskonalenie chwytu poprzez trening pomaga zintegrować się odruchowi chwytnemu. Powtarzanie sekwencji ruchów umożliwia powstawanie nowych połączeń nerwowych, co dalej prowadzi do trwałego rozwoju mózgu.